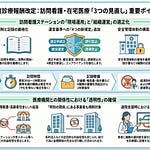
令和8年度診療報酬改定では、在宅療養支援診療所及び在宅療養支援病院(以下、在支診・在支病)の施設基準が見直されます。背景には、近年頻発する自然災害や感染症拡大の中で、在宅療養患者への診療体制を継続的に確保する必要性が高まっている事実があります。しかし、現状では在支診の業務継続計画(BCP)策定率は11%、在支病でも32%にとどまり、災害時の対応力に大きな課題を抱えています。本稿では、新たに追加されるBCP策定要件の具体的内容と、現に届出を行っている保険医療機関に適用される経過措置について解説します。
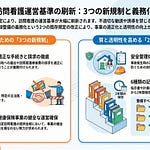
今回の改定では、在支診・在支病の施設基準に「業務継続計画の策定及び定期的な見直し」が追加されます。この要件は、機能強化型(単独型・連携型)と機能強化型ではない在支診・在支病のすべてに適用されます。既届出施設には令和9年5月31日までの経過措置が設けられる一方、新規届出施設は改定施行日から要件への対応が必要となります。在宅医療を担う医療機関は、施設基準の継続維持に向けて、BCPの策定または見直しに早期に着手する必要があります。
改定の背景|災害時の在宅医療提供体制への危機感
今回の要件追加の背景には、災害時の在宅医療継続に関する明確な制度的危機感があります。在宅療養患者の中には、人工呼吸器や在宅酸素療法など医療機器に依存する方や、24時間の医学的管理が必要な重症患者が含まれます。これらの患者にとって、災害時に診療や訪問が途絶えることは生命に直結する重大なリスクとなります。
在支診・在支病は、地域における在宅療養の主たる責任を負う医療機関として位置づけられています。在支診の施設基準には、緊急時の連絡体制や24時間の往診体制の確保が既に定められています。しかし、これらは平時の体制を前提としており、災害時の業務継続を保証するものではありません。
第8次医療計画でも、在宅医療における災害時対応の強化が重点課題とされています。具体的には、平時から関係機関との連携体制を構築し、災害時における業務継続計画(BCP)の策定を推進することが明記されました。今回の診療報酬改定は、この医療計画上の方針を施設基準として制度的に裏付けるものです。
それにもかかわらず、現状のBCP策定率は十分とは言えません。令和2年度の厚生労働科学特別研究によれば、在支病で32%、在支診ではわずか11%しかBCPを策定していませんでした。この策定率の低さこそが、今回の要件化に踏み切った直接的な根拠となっています。
改定内容の詳細|施設基準への具体的な追加事項
改定後の施設基準には、業務継続計画に関する新たな項目が明記されます。具体的には、在宅療養支援診療所の施設基準として「レ 業務継続計画の策定及び定期的な見直しを行うこと」が追加されます。この要件は、単に計画書を作成するだけでなく、定期的な見直しを継続的に行うことまでを求めている点が重要です。
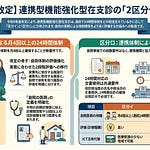
要件の対象範囲は、在支診・在支病のすべての類型に及びます。具体的には、機能強化型(単独型)の在支診・在支病、機能強化型(連携型)の在支診・在支病、機能強化型ではない在支診・在支病のいずれもが対象となります。つまり、規模や機能区分にかかわらず、在宅医療を担う届出医療機関には一律にBCPの整備が求められます。
業務継続計画の具体的な内容としては、一般診療所を対象とした災害対策の取組事例が参考になります。令和7年度入院・外来医療等における実態調査(n=757)では、災害物資・備品の備蓄、職員の参集と安否確認方法の策定、定期的な避難訓練の実施、非常電源等のインフラ整備、災害対策本部の設置要綱などが代表的な取組として挙げられています。在支診・在支病では、これらに加えて訪問診療体制の確保や在宅医療機器の保守管理体制についても計画に盛り込むことが望まれます。
定期的な見直しの頻度や方法については、現時点で明確な数値基準は示されていません。しかし、地域の災害リスクや医療機関の体制変化を踏まえ、少なくとも年1回程度の見直しを行うことが実務上の標準になると考えられます。厚生労働省が公開している在宅医療BCP策定の手引きや事業を活用しながら、自院の実情に合った計画整備を進めることが推奨されます。
経過措置と実務対応のポイント|既届出施設は令和9年5月までに対応
既に届出を行っている保険医療機関には、対応のための経過措置が設けられます。令和8年3月31日において現に在支診または在支病の届出を行っている保険医療機関は、令和9年5月31日までの間に限り、新要件を満たしているものとみなされます。この間にBCPを策定し、要件を満たす体制を整えることが求められます。
この経過措置は、機能強化型(連携型)在支診・在支病、機能強化型ではない在支診・在支病にも同様に適用されます。すべての類型で、既届出施設は令和9年5月31日が事実上の対応期限となります。一方で、改定施行後に新規に届出を行う医療機関には、当初からBCPの策定が要件となる点に注意が必要です。
実務対応のポイントは、計画策定の早期着手と継続的な運用体制の構築です。まず、自院の現状における災害対応の取組を棚卸しし、不足している領域を特定します。次に、地域の災害想定や患者特性を踏まえて、訪問診療継続のための具体的な行動計画を策定します。さらに、職員への周知と訓練を通じて計画の実効性を高め、定期的な見直しのサイクルを確立します。
参考資料の活用も有効な手段です。厚生労働省は在宅医療に関するBCP策定の手引きを公開しており、地域の医師会や在宅医療連携拠点が研修や支援を行うケースもあります。これらのリソースを活用することで、効率的かつ実効性の高い計画整備が可能になります。
まとめ|在宅医療の継続性確保に向けた制度的転換点
令和8年度診療報酬改定は、在支診・在支病に対してBCP策定を施設基準として義務化する重要な転換点となります。背景には、現状のBCP策定率の低さと、災害時の在宅医療提供体制を確保すべきとする医療計画上の方針があります。
新要件は、機能強化型を含むすべての在支診・在支病に適用され、計画の策定だけでなく定期的な見直しまでが求められます。既届出施設には令和9年5月31日までの経過措置が設けられますが、対応期限まで決して長い時間ではありません。
在宅医療を担う保険医療機関は、施設基準の継続維持と地域への責任を果たすため、BCPの策定または既存計画の見直しに早期に着手することが求められます。災害時にも在宅療養患者への診療を途絶えさせない体制づくりこそが、今回の改定が真に意図する目的だといえます。