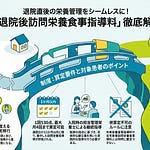
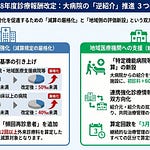
在宅医療の需要は、高齢化の進展に伴って年々高まっています。地域で24時間の在宅医療提供体制を面として支えるためには、医療機関同士の連携を後押しする評価が欠かせません。しかし、現行の往診時医療情報連携加算では、在宅療養支援診療所(以下、在支診)・在宅療養支援病院(以下、在支病)を主治医とする患者への往診が算定対象から外れていました。本稿では、令和8年度診療報酬改定における往診時医療情報連携加算の見直し内容を整理し、医療機関への影響を解説します。
今回の改定では、往診時医療情報連携加算の被支援側の対象が拡大されます。従来は在支診・在支病以外の医療機関のみが被支援側として認められていました。改定後は、機能強化型以外の在支診・在支病も被支援側として算定対象に加わります。算定点数は200点で変更ありません。
改定の背景にある地域医療の課題
往診時医療情報連携加算の見直しは、地域における24時間の在宅医療提供体制を面として支える狙いがあります。この体制を実現するには、より幅広い在宅医療機関の連携を評価する必要があります。改定の背景には、現行制度では評価されにくい連携形態の存在があります。
24時間の在宅医療提供体制は、医療機関単独で支えることが困難になっています。在宅医療を担う医療機関には、夜間・休日を含めた継続的な対応が求められます。この負担を一施設だけで背負うことは、特に小規模な医療機関にとって大きな課題です。
医療機関同士の連携は、24時間体制を地域で支えるための現実的な解決策です。複数の医療機関が役割を分担することで、個々の負担を軽減できます。この連携を診療報酬で評価する仕組みのひとつが、往診時医療情報連携加算です。
現行の往診時医療情報連携加算は、在支診・在支病以外の医療機関を主治医とする患者への往診を対象としていました。この枠組みでは、主治医が在支診・在支病である患者への往診が算定対象から外れます。地域で在宅医療を担う在支診・在支病同士が連携しても、評価されない状況が生じていました。
改定で変わる算定要件の具体的内容
改定の核心は、被支援側の対象範囲を拡大する点にあります。従来は在支診・在支病が被支援側になることはできませんでした。改定後は、機能強化型以外の在支診・在支病であれば被支援側として認められます。
改定前の算定要件は、被支援側を「在支診・在支病以外の保険医療機関」に限定していました。この要件のもとでは、主治医が在支診・在支病である患者への往診は加算の対象外となります。在支診・在支病を主治医とする患者にも往診のニーズはあるため、この点は実務上の課題でした。
改定後の算定要件では、被支援側を「機能強化型の在支診・在支病以外の保険医療機関」と整理しています。具体的には、機能強化型の在支診・在支病のみが被支援側から除外されます。機能強化型以外の在支診・在支病は、被支援側として算定対象に含まれます。
算定点数は、改定前後ともに200点で据え置かれます。点数自体は変わらない一方で、算定機会は拡大します。これは、対象となる連携の幅が広がることを意味します。
算定にあたって押さえるべき施設基準
施設基準では、被支援側から除外される「機能強化型」の範囲が新たに明示されます。機能強化型の定義は、関連する施設基準の規定を引用する形で示されます。算定にあたっては、連携先の医療機関がどの類型に該当するかの確認が必須です。
機能強化型の在支診は、施設基準告示の第三の六(1)及び(2)に該当する施設と定義されます。この規定に該当する在支診は、被支援側として算定の対象になりません。支援側の医療機関は、連携先の在支診が機能強化型に該当するかを事前に把握する必要があります。
機能強化型の在支病は、施設基準告示の第四の一(1)及び(2)に該当する施設と定義されます。在支診と同様に、機能強化型に該当する在支病は被支援側から除外されます。支援側は、連携先の在支病についても機能強化型に該当するかの確認が求められます。
支援側の要件は、改定前後で変更ありません。支援側は引き続き、在支診または在支病であることが条件です。算定の構造は、支援側が在支診・在支病、被支援側が機能強化型以外の医療機関という枠組みになります。
医療機関にもたらされる実務上の影響
今回の見直しは、地域で在宅医療を担う医療機関に新たな算定機会をもたらします。在支診・在支病同士で連携している医療機関にとって、影響は大きくなります。患者にとっても、24時間対応の体制が強化される効果が期待されます。
在支診・在支病同士の連携は、機能強化型以外の範囲で診療報酬上の評価対象に加わります。これまで主治医が在支診・在支病である患者への往診では、往診時医療情報連携加算を算定できませんでした。改定後は、主治医が機能強化型以外の在支診・在支病であれば算定可能になります。
算定の実務では、連携先の医療機関の類型確認が新たな確認事項として加わります。機能強化型に該当する在支診・在支病は、引き続き被支援側から除外されるためです。算定可否の判断には、施設基準告示の該当規定に基づく類型の特定が欠かせません。
患者への効果は、地域全体での24時間対応体制の強化に表れます。連携を評価する枠組みが広がることで、医療機関は連携体制の構築に積極的に取り組みやすくなります。結果として、夜間・休日を含めた継続的な在宅医療の提供が地域で確保されやすくなります。
まとめ:往診時医療情報連携加算の見直しのポイント
令和8年度診療報酬改定では、往診時医療情報連携加算の被支援側の対象が拡大されました。従来の在支診・在支病以外の医療機関に加え、機能強化型以外の在支診・在支病も被支援側として認められます。算定点数は200点で変更がない一方、算定機会は確実に広がります。この見直しは、地域における24時間の在宅医療提供体制を面として支える連携を、診療報酬の側面から後押しするものです。医療機関は、連携先が機能強化型に該当するかを確認した上で、新しい算定要件への対応を進めることが求められます。