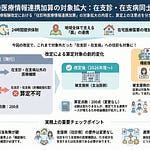
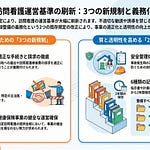
高齢化に伴い、栄養管理の必要性が高い状態で退院する患者が増加しています。中医協での議論では、既存の在宅患者訪問栄養食事指導料が「通院困難」を要件とするため退院直後の患者には算定しにくく、また介護保険の居宅療養管理指導はケアプラン作成等に時間を要し、退院直後の栄養管理ギャップを埋めきれない実態が指摘されてきました。本記事では、こうした課題を背景に新設される「退院後訪問栄養食事指導料」の内容と実務上のポイントを、答申書記載事項に基づき整理します。
退院後訪問栄養食事指導料は、入院医療機関の管理栄養士が退院直後に患家を訪問して栄養指導を行った場合の評価として、530点(1回につき)で新設されます。対象は特別食を必要とする患者、がん患者、摂食機能・嚥下機能が低下した患者、低栄養状態にある患者の4区分です。算定期間は退院日から起算して1か月以内(退院日を除く)に限られ、4回が算定上限です。なお、外来栄養食事指導料および在宅患者訪問栄養食事指導料とは併算定できません。
新設の背景:退院直後の栄養管理ギャップ
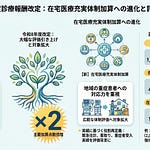
新設の背景には、退院直後に栄養管理が途切れる構造的な課題があります。退院直後の在宅療養支援は、医療ニーズの高い患者が安心・安全に在宅へ移行するために重要です。しかし、栄養管理の領域では、入院中の管理栄養士による指導と退院後の支援とがシームレスにつながりにくい状況が続いてきました。
既存制度には、退院直後の栄養管理を担いきれない構造的限界がありました。在宅患者訪問栄養食事指導料(C009)は「通院困難」を算定要件とするため、退院直後で病状が比較的安定し通院可能な患者には算定できません。介護保険の居宅療養管理指導は、ケアマネジャーとの調整、栄養ケア計画書の作成、サービス担当者会議への出席等を経るため、指導開始まで相当の時間を要します。その結果、退院直後の最も支援が必要な時期に、医療保険でも介護保険でも栄養指導を提供しにくい空白期間が生じていました。
この空白期間の解消は、地方分権改革の提案としても明確に求められていました。令和7年地方分権改革では、高松市・三豊市から「在宅医療(訪問栄養指導)における医療保険適用要件の見直し」が提案されました。提案の趣旨は、退院直後など、医師の判断により適切な時期に必要な訪問栄養食事指導が受けられるよう、医療保険適用要件を見直してほしいというものです。今回の退院後訪問栄養食事指導料の新設は、この提案に応える形で、退院直後の栄養管理ギャップを医療保険側から埋める制度設計となっています。
新設点数の概要:算定要件と対象患者
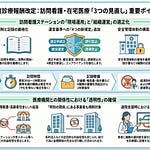
退院後訪問栄養食事指導料は、入院していた保険医療機関の管理栄養士が患家等を訪問して栄養指導を行った場合に、530点(1回につき)を算定する新点数です。算定主体は退院した医療機関に所属する管理栄養士に限定され、医師の指示に基づき、具体的な献立等によって栄養管理に係る指導を行うことが要件となります。指導の相手は患者本人だけでなく、家族等退院後に在宅療養支援に当たる者も含まれます。
算定期間と回数は、退院直後の集中支援を想定した設計です。算定対象期間は、退院日から起算して1か月以内(退院日を除く)に限定されます。算定回数の上限は4回で、退院後の在宅療養が安定するまでの集中的な栄養指導を支える設計となっています。
対象患者は、栄養管理の必要性が高い4区分に整理されています。第1に、医師の発行する食事箋に基づく特別食(別表第三)を必要とする患者です。第2に、がん患者です。第3に、摂食機能または嚥下機能が低下した患者です。第4に、低栄養状態にある患者です。別表第三の特別食には、腎臓食、肝臓食、糖尿食、胃潰瘍食、貧血食、膵臓食、脂質異常症食、痛風食、てんかん食、フェニールケトン尿症食、楓糖尿症食、ホモシスチン尿症食、尿素サイクル異常症食、メチルマロン酸血症食、プロピオン酸血症食、極長鎖アシル―CoA脱水素酵素欠損症食、糖原病食、ガラクトース血症食、治療乳、無菌食、小児食物アレルギー食、特別な場合の検査食(単なる流動食および軟食を除く)が含まれます。
他の栄養食事指導料との関係:併算定の可否
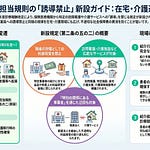
退院後訪問栄養食事指導料は、既存の栄養食事指導料との併算定が制限されています。具体的には、外来栄養食事指導料(B001の9)および在宅患者訪問栄養食事指導料(C009)は別に算定できません。同一期間に複数の栄養食事指導料を算定することによる重複評価を避けるための整理です。
既存の在宅患者訪問栄養食事指導料との違いは、対象患者の要件にあります。在宅患者訪問栄養食事指導料は「通院困難」な在宅療養患者を対象とするため、退院直後で通院可能な患者には算定できません。一方、退院後訪問栄養食事指導料には通院困難要件がなく、退院した患者であって所定の対象患者に該当すれば算定可能です。両点数は「退院直後の通院可能患者」と「在宅療養中の通院困難患者」で対象を住み分ける構造になっています。
平成28年度に新設された退院後訪問指導料との対比も理解の助けになります。退院後訪問指導料は看護師等による退院直後の訪問指導を評価する点数(580点・退院後1か月以内・5回まで/中医協資料による)で、医療ニーズの高い患者の在宅移行を支える役割を担います。今回の退院後訪問栄養食事指導料は、この看護師等による訪問指導の枠組みを栄養管理の領域に拡張したものと位置づけられます。両点数を組み合わせることで、退院直後の患者を多職種で支える体制が制度上整います。
実務への影響:医療機関にとっての意義と留意点
退院後訪問栄養食事指導料の新設は、入院医療機関に新たな在宅支援の役割を与えます。入院中に栄養指導を行ってきた管理栄養士が、退院後も継続して在宅で指導することで、患者の生活環境に即した実践的な栄養管理が可能になります。患者・家族にとっても、入院中から関係を築いた管理栄養士による指導は心理的な負担が少なく、円滑な在宅療養移行につながります。
実務運用上は、4回という算定上限の使い方が鍵となります。退院日を除く1か月以内という限られた期間に、4回までの訪問でどのような栄養管理目標を達成するかを、入院中から計画しておく必要があります。具体的には、退院前カンファレンスの段階で訪問計画を共有し、初回訪問で家庭の食環境や調理担当者の状況を把握し、以後の訪問で具体的な献立提案や調理指導につなげる運用が想定されます。
算定上の留意点として、医師の指示と具体的な献立指導の要件を押さえる必要があります。算定には保険医療機関の医師の指示が必要です。指導内容は「具体的な献立等によって栄養管理に係る指導を行う」ことが要件であり、抽象的な栄養指導ではなく実際の食事に落とし込んだ指導であることが求められます。さらに、外来栄養食事指導料および在宅患者訪問栄養食事指導料との併算定不可の規定にも注意し、退院後1か月以内の栄養指導は退院後訪問栄養食事指導料に一本化する運用が求められます。
まとめ:退院直後の栄養管理ギャップを埋める新点数
退院後訪問栄養食事指導料は、退院直後の栄養管理ギャップを医療保険側から埋める新点数として、令和8年度改定で新設されます。点数は530点(1回につき)で、退院日から1か月以内(退院日を除く)に4回を限度として算定できます。対象は特別食を必要とする患者、がん患者、摂食機能・嚥下機能が低下した患者、低栄養状態にある患者の4区分です。外来栄養食事指導料および在宅患者訪問栄養食事指導料とは併算定できない点に注意が必要です。入院医療機関の管理栄養士が、入院中の関わりを退院後の在宅まで継続することで、安心・安全な在宅療養移行を後押しする制度設計となっています。