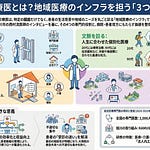
中央社会保険医療協議会(中医協)総会において、令和8年度診療報酬改定に向けた支払側(1号委員)と診療側(2号委員)の意見書が提出されました。本稿では、両者の意見を整理し、今回の改定における論点を解説します。物価高騰・賃上げへの対応、入院医療の機能分化、かかりつけ医機能の強化が共通の重要テーマとなっています。
両者は「物価・賃上げへの確実な対応」と「医療DXの推進」で方向性が一致しています。一方、支払側が「適正化・効率化」を重視するのに対し、診療側は「基本診療料の引上げ」を強く求めており、財源配分の優先順位に違いがみられます。以下、医科・歯科・調剤の各分野について、両者の主張を対比しながら解説します。
基本的考え方|両者の共通認識と相違点
支払側と診療側は、現下の経済状況への対応について共通の認識を持っています。両者とも物価高騰と賃上げへの対応を重点課題と位置づけ、医療従事者の処遇改善が不可欠であると主張しています。
支払側は「国民皆保険制度と医療提供体制の持続可能性の両立」を基本方針に掲げています。具体的には、外来受診の適正化、残薬対策、短時間・頻回な訪問看護の是正、門前薬局や敷地内薬局の合理化を通じた適正化の徹底が不可欠と主張しています。2040年頃を見据えた医療提供体制の再構築も意識し、メリハリのある診療報酬により政策課題の解決に取り組むべきとしています。
診療側は「国民皆保険という財産を守り抜き、次世代へつなぐ」ことを基本理念としています。急激な物価高騰の中、診療報酬改定が追いついておらず、医療機関の経営状況が著しくひっ迫していると訴えています。診療報酬は国民にとって安心・安全で質の高い医療を提供するための原資であり、賃金や物価の動向が適切かつ十分に反映されるべきと主張しています。
入院医療|機能分化と評価体系の見直し
入院医療については、機能分化・連携の推進という方向性で両者は一致しています。ただし、具体的な施策の優先順位や評価の考え方には違いがあります。
支払側は、病院機能を重視した評価体系への見直しを提案しています。全身麻酔手術と救急搬送受入れの実績を主な指標として、これまで以上に病院機能を重視した評価体系に見直すことで、病院の再編・統合につなげるべきとしています。急性期一般入院料1については、救急搬送受入れと全身麻酔手術の基準を導入し、実績に応じて評価を細分化すべきと主張しています。
診療側は、医療機関の運営継続を可能とする評価体系を求めています。重症度、医療・看護必要度については、改定のたびに評価項目を変更すること自体が医療現場にとって大きな負担となっており、今改定での大幅な見直しは避けるべきと主張しています。各医療機関が地域の医療提供体制も踏まえながら、時間をかけて対応できる仕組みを求めています。
地域包括医療病棟については、両者とも高齢者救急への対応強化を認めています。支払側は令和6年度改定で新設したコンセプトを損なう見直しは行うべきでないとしつつ、内科系疾患の評価見直しは合理的と述べています。診療側は施設基準が全般的に厳しく、要件緩和を求めています。
外来医療|かかりつけ医機能と管理料の評価
外来医療では、かかりつけ医機能の強化について両者の方向性は一致しています。ただし、既存の管理料の評価については見解が分かれています。
支払側は、かかりつけ医機能報告制度と整合的な評価体系への移行を提案しています。機能強化加算について、現行の地域包括診療料等と紐づいた仕組みから離れ、かかりつけ医機能報告制度と整合的な仕組みへと発展的に組み替えるべきとしています。生活習慣病管理料については、診療実績に基づく適正化や、継続受診率が低い場合の減算導入を求めています。外来管理加算については、再診料に含まれる当然の行為であり、加算としての評価を廃止すべきと主張しています。
診療側は、かかりつけ医機能の評価に係る点数の重要性を強調しています。外来管理加算や特定疾患療養管理料等は、質の高い生活習慣病の治療・管理に貢献してきた経緯があり、これまでの運用を軽視するような見直しはすべきでないと主張しています。かかりつけ医は患者が自由に選択できるものであり、フリーアクセスを阻害するような評価とならないよう注意が必要としています。
歯科医療|口腔機能管理とデジタル化
歯科医療については、口腔機能管理の充実と歯科治療のデジタル化推進で両者は共通しています。
支払側は、ライフステージに応じた口腔機能管理の評価を支持しています。高齢者の口腔機能低下症や小児の口腔機能発達不全症について、学会の診断基準に基づく対象範囲の拡大は合理的としています。歯科疾患管理料については、初診減算の廃止と合わせて再診時の評価を適正化すべきと主張しています。光学印象やCAD/CAM冠の活用拡大など、歯科治療のデジタル化推進も求めています。
診療側は、初診料・再診料の大幅引上げを最優先課題としています。昨今の急激な物価上昇により歯科医療機関の経営状況は悪化しており、ホスピタルフィーである初診料・再診料での評価拡充が不可欠と訴えています。歯科衛生士等の給与水準は一般病院の医療技術員よりも低く、処遇改善が急務としています。歯科用貴金属材料を用いないデジタル技術の適用拡大は喫緊の課題と認識しています。
調剤|薬局機能と医薬品供給体制
調剤については、かかりつけ薬剤師機能の強化という方向性で一致していますが、薬局の立地や経営効率に関する評価では見解が分かれています。
支払側は、門前薬局・敷地内薬局の適正化を強く求めています。敷地内薬局の定義を厳格化し、医療モールを含めて特別な関係にある場合には全て特別調剤基本料Aを適用することを原則とすべきとしています。後発医薬品調剤体制加算は廃止して減算の仕組みに移行し、後発医薬品の数量割合の維持は地域支援体制加算の基準として位置付けることも提案しています。かかりつけ薬剤師指導料・包括管理料は廃止し、実施した業務の内容を評価すべきとしています。
診療側は、薬局の経営基盤強化を優先課題としています。物価高騰・賃上げ等の影響により薬局の経営は年々厳しさを増しており、医薬品の仕入価高騰や「逆ザヤ」品目の急増により経営状況は極めて逼迫していると訴えています。調剤基本料とその加算による医薬品供給拠点としての機能評価の充実を求めています。かかりつけ機能を活用した薬学管理指導の評価充実も重要としています。
在宅医療|訪問看護と多職種連携
在宅医療については、ニーズ増加への対応と適切な評価の両立が課題となっています。
支払側は、短時間・頻回な訪問看護の適正化を重点課題としています。高齢者住宅等に隣接する訪問看護ステーションにおいて、短時間の訪問看護が頻回に続けて提供され医療費が高額化している実態があるため、一連の訪問看護を包括評価する仕組みを導入すべきとしています。精神科訪問看護についても、機能強化型3の訪問看護ステーションによる対応を推進すべきと主張しています。
診療側は、在宅医療の評価充実を求めています。機能強化型在宅療養支援診療所における病床の有無による点数格差の是正や、下り搬送を受け入れた側の医療機関への評価を提案しています。多様で複雑な疾患をもつ患者が増加しており、在宅医療のさらなる推進のためには月に複数回の訪問診療料の算定を可能とすべきとしています。
賃上げ・物価対応|確実な処遇改善に向けて
賃上げと物価上昇への対応については、両者とも確実な対応を求める点で一致しています。
支払側は、検証可能な仕組みの創設を求めています。看護職員処遇改善評価料やベースアップ評価料は幅広い職種を対象とし、統合した分かりやすい報酬体系とすることを提案しています。月額給与の引上げに伴い賞与を減額する等の不適切な運用が生じないよう、正当な処遇改善を担保する要件設定も必要としています。物価上昇への対応については、医療機関の機能等により影響が異なることを踏まえ、費用構造の違いを反映した手当てとすべきとしています。
診療側は、基本診療料を中心とした上乗せを求めています。ベースアップ評価料は対象職種が限定されている等の課題があり、基本診療料への上乗せで対応すべきとしています。春闘賃上げ2年連続5%超えに比べて診療報酬改定によるベースアップ評価料は低い水準に留まっており、医療機関に従事するすべての職員を対象とした適切な評価の見直しを求めています。
まとめ|令和8年度改定の焦点
令和8年度診療報酬改定において、支払側と診療側は「物価・賃上げへの対応」「医療DXの推進」「かかりつけ機能の強化」で方向性が一致しています。一方、具体的な財源配分については、支払側が「適正化・効率化によるメリハリある評価」を重視するのに対し、診療側は「基本診療料の引上げによる経営基盤の安定」を優先しており、調整が必要な状況です。
今後の中医協における議論では、医療機関の経営実態と医療費の適正化をどうバランスさせるかが焦点となります。特に入院医療の機能分化、外来管理料の見直し、調剤報酬の体系整理については、両者の主張に隔たりがあり、具体的な点数設定に向けた詰めの議論が注目されます。