令和8年度診療報酬改定では、地域包括医療病棟入院料が大幅に見直されます。令和6年度改定で新設されたこの病棟は、高齢者の中等症救急疾患の受け皿として期待されていますが、厳しい施設基準が届出の障壁となっていました。今回の改定では、高齢者の生理学的特徴と診療実態を踏まえ、入院料の体系、施設基準、加算の3つの領域で見直しが行われます。
今回の見直しのポイントは3つです。第一に、入院料が手術・緊急入院の有無と急性期病棟の併設状況に応じて再編されます。第二に、リハビリテーション・栄養・口腔連携加算が2段階(110点・50点)に見直されます。第三に、平均在院日数や重症度、医療・看護必要度の基準が、85歳以上の患者割合を考慮して緩和されます。
入院料の再編:手術・緊急入院の有無と急性期病棟併設状況で区分化
地域包括医療病棟入院料は、現行の一律3,050点から、「入院料1」と「入院料2」の2つに分かれます。さらに、各入院料の中に「入院料1」「入院料2」「入院料3」の3区分が設けられます(以下、混同を避けるため、上位区分をカッコ付きの「入院料1」「入院料2」、下位区分を「イ・ロ・ハ」と表記します)。
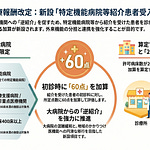
「入院料1」は、院内に一般病棟入院基本料を算定する病棟を有していないことが施設基準に含まれます。点数は、イ(入院料1)が3,367点、ロ(入院料2)が3,267点、ハ(入院料3)が3,117点です。急性期病棟を併設しない医療機関は、包括期の病棟のみで救急患者の受入から治療までを一貫して担う必要があります。その負担を考慮し、「入院料2」よりも高い点数が設定されました。
「入院料2」は、「入院料1」のイからネまでの施設基準を満たすものが対象です。「入院料1」と異なり、一般病棟入院基本料を算定する病棟の有無は問われません。点数は、イ(入院料1)が3,316点、ロ(入院料2)が3,216点、ハ(入院料3)が3,066点です。結果として、院内に急性期病棟を持つ医療機関は「入院料1」の要件を満たさないため「入院料2」を算定することになります。
イ・ロ・ハの3区分は、緊急入院の有無と手術の実施状況によって決まります。イ(入院料1)は、緊急入院の患者であって、入院時の主傷病に対して入院中に手術を実施しないものが対象です。ロ(入院料2)は、緊急入院かつ手術を実施するもの、または予定入院かつ手術を実施しないものが対象です。ハ(入院料3)は、予定入院かつ手術を実施するものが対象です。
この区分の背景には、医療資源投入量の実態があります。中医協の審議資料(入院医療等の調査・評価分科会)によると、手術のない緊急入院の患者は手術を行う予定入院の患者と比べて、包括範囲内の出来高実績点数が平均で約440点高いことが示されています。地域包括医療病棟で頻度の高い誤嚥性肺炎や尿路感染症などの内科系疾患は、手術を伴わない緊急入院が大半を占めます。こうした疾患では、包括される点数の割合が高い一方で、出来高で算定できる医療が少ないという構造的な課題がありました。今回の区分化により、この不均衡が是正されます。
リハ・栄養・口腔連携加算の2段階化:加算1は110点、加算2は50点
リハビリテーション・栄養・口腔連携加算は、現行の一律80点から、加算1(110点)と加算2(50点)の2段階に見直されます。
加算1(110点)は、より充実した体制のもとでリハビリテーション・栄養管理・口腔管理を一体的に実施する場合に算定できます。現行の80点から30点の引き上げとなり、多職種による包括的な取組を積極的に行う医療機関の評価が強化されます。
加算2(50点)は、加算1の要件を満たさない場合でも、一定の体制を整備して取り組む医療機関が算定できる区分です。この新設により、段階的に体制を整備しようとする医療機関にも算定の道が開かれました。
算定期間は、リハビリテーション・栄養管理・口腔管理に係る計画を作成した日から起算して14日を限度とする点は、現行と変わりません。栄養サポートチーム加算との併算定ができない点も同様です。
施設基準の緩和:85歳以上の患者割合に配慮した新たな基準
施設基準は、平均在院日数、ADL低下割合、重症度・医療・看護必要度の3項目で見直されます。
平均在院日数は、現行の「21日以内」から「20日以内を原則とし、85歳以上の患者の割合が2割を増すごとに1日を加えた日数以内」に変更されます。中医協の審議資料によると、85歳以上の高齢者は85歳未満の患者と比較して在院日数の中央値が5~6日長く、高齢であること自体が在院日数延長の独立した危険因子とされています。この変更により、85歳以上の患者を多く受け入れる医療機関ほど基準が段階的に緩和されます。たとえば、85歳以上の患者割合が2割の場合は21日以内、4割の場合は22日以内が基準となります。
ADL低下割合についても、85歳以上の患者割合に応じた基準の緩和が行われます。改定資料には「退院時のADLが低下したものの割合について、85歳以上の患者の割合に応じて基準を緩和する」との方針が示されています。ただし、具体的な数値は個別改定項目の資料には記載されておらず、告示・通知で詳細が示される見込みです。中医協の審議資料では、85歳以上の高齢者や要介護認定者はADLが低下する割合が高い傾向にあること、約40%の地域包括医療病棟でADL低下患者が5%を超えていることが報告されており、こうした実態を踏まえた見直しとなります。
重症度、医療・看護必要度は、評価方法が「割合」から「指数」に変更されます。必要度Ⅰは現行の「基準を満たす患者を16%以上入院させる」から「基準を満たす患者の割合に係る指数が19%以上」に変わります。必要度Ⅱは現行の「15%以上」から「指数18%以上」に変わります。地域包括医療病棟で頻度の高い誤嚥性肺炎や尿路感染症などの内科系疾患は、A項目やC項目の点数が低い傾向にあります。指数への変更により、こうした疾患を多く診療する病棟の特性がより適切に反映されるようになります。
まとめ
令和8年度改定では、地域包括医療病棟が3つの観点から見直されます。入院料は手術・緊急入院の有無と急性期病棟の併設状況に応じて区分化され、最高3,367点(入院料1・イ)から最低3,066点(入院料2・ハ)まで、診療内容に応じた評価が行われます。リハ・栄養・口腔連携加算は110点と50点の2段階となり、体制の充実度に応じた評価が可能になります。施設基準では、85歳以上の患者割合に配慮した平均在院日数やADL低下割合の基準緩和、重症度・医療・看護必要度の指数化が実施されます。これらの見直しにより、高齢者の中等症救急疾患の受け皿としての機能がより発揮されることが期待されます。