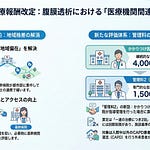
令和8年度診療報酬改定では、高度急性期入院医療を担う4つの管理料が一斉に見直されます。この見直しは、個別改定項目「Ⅱ-1-1 患者のニーズ、病院の機能・特性、地域医療構想を踏まえた、医療提供体制の整備」の⑤~⑧に該当するものです。いずれの管理料にも共通するのは、病院が担う医療機能の「実績」に応じた評価を行うという方向性です。
今回の見直しは、4つの管理料にまたがる大きな改定です。特定集中治療室管理料(ICU)は6区分から3区分に簡素化され、救急搬送件数・全身麻酔手術件数の実績要件が新設されます。ハイケアユニット入院医療管理料(HCU)にも同様の実績要件が加わり、点数が引き上げられます。救命救急入院料は4区分から2区分に統合され、番号体系が再編されます。脳卒中ケアユニット入院医療管理料(SCU)には、超急性期治療の実績要件が新設されます。以下、各管理料の見直し内容をサマリーとして整理します。
⑤ 特定集中治療室管理料の見直し|6区分から3区分へ、7つの変更点
特定集中治療室管理料の見直しは、7つの変更項目で構成される大幅な改定です。最大の変更は、広範囲熱傷の区分統合による6区分から3区分への簡素化と、救急搬送件数・全身麻酔手術件数の実績要件の新設です。
救急搬送件数・全身麻酔手術件数の実績要件は、管理料1の施設基準に追加されます(管理料2・3には適用されません)。救急搬送件数年間1,000件以上、全身麻酔手術件数年間1,000件以上、小児関連病床が5割以上の病院では全身麻酔手術件数年間500件以上、のいずれかを満たすことが求められます。医療資源の少ない地域では、救急搬送・全身麻酔手術はそれぞれ年間800件以上、小児関連病院は年間400件以上に緩和されます。
区分の統合では、広範囲熱傷の有無で分かれていた6区分が3区分に整理されます。広範囲熱傷への対応は「広範囲熱傷管理加算」(200点)として独立します。管理料1の点数は、7日以内が14,406点から14,980点に、8日以上が12,828点から13,371点にそれぞれ引き上げられます。
宿日直医師を含む治療室の範囲・施設基準も見直されます。改定後の管理料2では、宿日直医師を含む専任医師が原則として治療室内に常時勤務することが要件となります。管理料1では「治療室勤務の医師」から「治療室専任の医師」に変更され、宿日直を行わないことがより明確になります。
重症度、医療・看護必要度には「蘇生術の施行」「抗不整脈剤の使用」「一時的ペーシング」の3項目が追加されます。SOFAスコアの患者割合要件は1割から2割に引き上げられます。特定機能病院での重症患者対応体制強化加算の算定拡大、遠隔集中治療の地域要件緩和も行われます。実績要件とSOFAスコア要件には令和8年12月31日までの経過措置が設けられています。
詳しくは「【令和8年度改定】特定集中治療室管理料が6区分→3区分へ|7つの変更点を解説」をご覧ください。
⑥ ハイケアユニット入院医療管理料の見直し|実績要件・必要度・点数の3本柱
ハイケアユニット入院医療管理料の見直しは、実績要件の新設、重症度・医療看護必要度の見直し、点数引き上げの3つで構成されています。
実績要件は、HCU管理料1・2の両方に適用されます。救急搬送件数年間1,000件以上、全身麻酔手術件数年間500件以上、小児系特定入院料の病床が5割以上の病院では全身麻酔手術件数年間250件以上、のいずれかを満たすことが求められます。医療資源の少ない地域では、救急搬送件数は年間800件以上、全身麻酔手術件数は年間400件以上、小児病院は年間200件以上にそれぞれ緩和されます。
重症度、医療・看護必要度では、「抗不整脈剤の使用(注射剤)」と「一時的ペーシング」の2項目が追加されます。基準①の該当患者割合はHCU管理料1・2ともに1割5分から2割に引き上げられます。
点数は、HCU管理料1が6,889点から7,202点に、HCU管理料2が4,250点から4,501点にそれぞれ引き上げられます。実績要件を満たせない既存届出治療室に対しては、注5による救済措置(4,401点を21日限度で算定可能)が新設されました。実績要件と重症度基準の両方に、令和8年12月31日までの経過措置が設けられています。
詳しくは「【令和8年度改定】HCU入院医療管理料の3つの見直しポイント|実績要件・必要度・点数を解説」をご覧ください。
⑦ 救命救急入院料の見直し|4区分から2区分へ、番号体系を再編
救命救急入院料の見直しは、4区分から2区分への統合と番号体系の再編が最大の変更点です。広範囲熱傷の区分(入院料3・4)が廃止され、「広範囲熱傷管理加算」(200点)に移行します。
番号体系の再編では、現行の入院料2(2対1看護)が新しい「入院料1」に、現行の入院料1(4対1看護)が新しい「入院料2」に再編されます。番号と看護体制の対応関係が変わる点に注意が必要です。
点数は、同じ看護体制で比較するといずれも引き上げられます。2対1看護の体制(現行:入院料2→改定後:入院料1)では、3日以内が11,847点から12,379点に、4日以上7日以内が10,731点から11,240点に、8日以上が9,413点から9,894点に引き上げられます。4対1看護の体制(現行:入院料1→改定後:入院料2)でも、3日以内が10,268点から10,623点に、4日以上7日以内が9,292点から9,629点に、8日以上が7,934点から8,469点に引き上げられます。
現行の入院料1を届け出ている医療機関は改定後「入院料2」に、現行の入院料2を届け出ている医療機関は改定後「入院料1」に移行します。広範囲熱傷の区分(入院料3・4)を届け出ている医療機関は、移行先の入院料に加えて「広範囲熱傷管理加算」の届出に切り替えます。
詳しくは「【令和8年度改定】救命救急入院料が4区分から2区分へ|点数・施設基準の変更点を解説」をご覧ください。
⑧ 脳卒中ケアユニット入院医療管理料の見直し|超急性期治療の実績要件を新設
脳卒中ケアユニット入院医療管理料(SCU管理料)の見直しでは、超急性期治療に関する実績要件が新たに追加されます。
新設される施設基準は、「超急性期脳卒中加算」と「経皮的脳血栓回収術」を合計して年間20回以上算定していることです。この見直しの背景には、SCU管理料を算定する病院間で超急性期治療の実績に大きな差がある現状があります。DPCデータによれば、SCU算定患者に対する超急性期脳卒中加算の算定がゼロの病院が2施設、経皮的脳血栓回収術の算定がゼロの病院が7施設存在していました。
超急性期脳卒中加算と経皮的脳血栓回収術の合計算定回数が多い病院ほど、SCU算定患者の救急搬送入院割合や医療資源投入量が高い傾向にありました。この結果を踏まえ、SCUに求められる機能を明確にする実績要件が導入されました。既存の届出病院には、令和8年12月31日までの経過措置が設けられています。
詳しくは「【令和8年度改定】脳卒中ケアユニット入院医療管理料に実績要件が新設|年間20回以上が必須に」をご覧ください。
まとめ
令和8年度改定における高度急性期入院医療の見直しは、4つの管理料に共通する「実績に応じた評価」という方向性のもとで実施されます。特定集中治療室管理料は6区分から3区分に、救命救急入院料は4区分から2区分に簡素化されます。特定集中治療室管理料とハイケアユニット入院医療管理料には救急搬送件数・全身麻酔手術件数の実績要件が、脳卒中ケアユニット入院医療管理料には超急性期治療の実績要件が新設されます。いずれの見直しにも令和8年12月31日までの経過措置が設けられています。届出医療機関は、自院の実績を早期に確認し、届出の切り替えや体制整備の準備を進めることが重要です。